経口摂取に向けて
I.栄養
1)乳幼児の栄養の考え方食事には、大きく3つ の要素があり、栄養、コミュニケーション、健康維持である。栄養は言うまでもなく、成長、発達に欠かすことのできない重要な項目である。しかしながら、摂 食・嚥下機能に障害をもつと、栄養のみならず生活、育児など様々な面に問題が起こる。また食べることは、コニュニケーションと密接に関与し、子どもたちは 食事場面を通して社会性を学んでいく。摂食・嚥下障害を持つ児は、コミュニケーションの問題を伴うことも多く、食事はコミュニケーションを学ぶ場としても 重要である。第3は健康の維持であり、特に誤嚥と誤嚥性肺炎の予防と対策が重要である。
乳幼児は、体の維持と日々の生活に必要なエネルギーに加えて、発育・発 達のためのエネルギーの摂取を必要とする。このため乳幼児では、体重当りの栄養所要量が多く、乳児では頻回の授乳が必要となり、幼児でも1日3回 の食事と間食がある。食事の種類や量はすべて保護者が選ぶので、保護者の栄養と食物の摂取に関する知識が大切となる。また、乳児期の食事を考えるには、母 乳栄養を理解することが必要である。最近は母乳栄養の良さが見直され、母乳栄養率は上昇している。母乳には栄養の摂取効率が良く、母乳を与えることによる 母子関係の強化にも重要な役割を果たす。また乳児期から食行動は、指しゃぶりやおもちゃをなめるなど、食物を口に持っていくこと以外にも、食べることにつ ながる様々な行動がみられる。さらにそれは食べるための道具を使うことにつながる。これは将来的に親から離れていく準備でもあり、成長、発達において重要 な役割を持つ。
2)離乳の進め方
厚生労働省は平成19年3月に「授乳・離乳の支援ガイド」として、表1のような
表1:授乳・離乳の支援の展開
①授乳や離乳を通して、母子の健康支援の維持とともに、親子の関わりが健 やかに形成されることが重視される支援
②乳汁や離乳食といった「もの」にのみ目が向けられるのではなく、一人ひ とりの子どもの成長・発達が尊重される支援
③妊産婦や子どもに関わる専門家として、基本的事項の共有化が図られる支 援
④授乳や離乳への支援が、健やかな親子関係の形成や子どもの健やかな成 長・発達への支援として多くの場で展開
授乳や離乳の支援が、多くの場で展開されることを目的にして策定した。
母乳、乳汁を哺乳していた児は、1~2年 で離乳食さらに幼児食に変化していく。摂食・嚥下機能としては吸啜から咀嚼へと変化し、食物形態は乳汁から離乳食、幼児食へと変化する。離乳は、乳児の食 欲、摂食機能、成長・発達、また地域の食文化、家庭の食習慣などが関わるので、個々の状況に合わせて進めていくことが重要となる。
離乳食の開始は、生後5、6か月頃が適当とされ、一般になめらかにすりつぶした状態の食物を初めて 与えた時をいう。表 2のように離乳は、軟らかいものから硬めのものへ、量を漸増させ、栄養のバランスを考慮する。
表2 離 乳食の進め方の目安
|
離乳の開始 → 離乳の完了 |
||||||||||||||||||||
|
生後5、6か月頃 |
7、 8か月頃 |
9
か月~ |
12か月~ |
|||||||||||||||||
|
(食 べ方の目安) |
子どもの様子をみながら、1日1回1さじずつ始
める。 |
1日2回食で、食事のリズムをつけていく。 |
食事のリズムを大切に、1日3回食に進めてい
く。 |
1日3回の食事のリ ズムを大切に、生 活リズムを整える。 自分で食べる楽し みを手づかみ食べ から始める。 |
||||||||||||||||
|
〈食
事の目安〉 |
なめらかにすりつぶした状態 |
舌でつぶせる固さ |
歯ぐきでつぶせる固さ |
歯ぐきでかめる固さ |
||||||||||||||||
|
つぶしがゆから始める。 |
|
|
|
||||||||||||||||
|
||||||||||||||||||||
|
||||||||||||||||||||
離乳食は1日1回から始め、母乳または育児用ミルクは乳児の欲するままに与える。 この時期は、離乳食を飲み込むことや舌ざわりや味に慣れることが主目的である。離乳を開始して1か月を過ぎた頃から、離乳食を1日2回にしていく。母乳または育児用ミルクは離乳食の後に与える。また育児 用ミルクは1日3回程度与え る。生後7、8か月頃からは舌でつぶせる固さの程度ものを与える。
生後9か月頃から、離乳食は1日3回にして、歯ぐきでつぶせる固さのも のを与える。食欲に応じて、離乳食の量を増やし、離乳食の後に飲む場合は、母乳または育児用ミルクを与える。離乳食とは別に、母乳は乳児の欲するままに、 育児用ミルクの場合は1日2回程度与え る。ベビーフードは、離乳の進行に応じて適切に利用することができる。
離乳の完了とは、形のある食物をかみつぶせるようになり、大部分のエネルギーや栄 養素を母乳または育児用ミルク以外の食物からとれるようになった状態をいう。その時期は、生後12~18か月頃である。
離乳が開始される6か 月の頃は、運動や社会性の発達として支えると座れるようになる時期であり、食物に興味を示すようになる。またスプーンなどを口に入れても、舌で押し出すこ とが少なくなる。離乳食は、乳汁以外の食品からの栄養補充の意味と、発達とともに出現する咀嚼能力や口腔機能を高める意味がある。さらに手を用いる食べる ことも含め、口と手あるいは上肢機能との関係を経験していくことで、自分で食べることを学ぶ。
摂食・嚥下障害を持つ場合には、健常児のように離乳食を考えることはで きない部分を持つ。基礎疾患、体調、摂食・嚥下機能の発達を考慮し、計画を立てる。そこには姿勢、食物形態、スプーンやフォークなどの食具の選択や使い方 など、介助法を考える必要がある。
2.栄養必要量
健康と発育の維持のために、1日にどの栄養素をどれだけ摂取したら良い かの基準が、食事摂取基準(表 3)である。この量は、多くの人の栄養維持量であるので、不足あるいは過剰となる場合もある。同一人でも生理的状況の違いや環境の 変動による差があることを念頭に、対処する必要がある。乳児の栄養所要量を概算するには、150ml/kg/日(1日に必要な水分量)×70kcal/100ml(乳汁の標準濃度)=105kcal/kg/日(推定エネルギー必要量)となる。0~3か月の児で少し幅をもたせると100~120kcal/kg/日、一回哺乳量が120~180mlが目安となる。障害児におい て栄養所要量を推定することは、非常に難しい。その活動性の違いにより通常の栄養所要量が当てはまらないことが多い。その児の状態や基礎疾患により、基礎 代謝や活動量が異なるので、最終的には体重増加量や生活状況などを参考して、適切な水分量や栄養量を決めなべらない。
経 口あるいは注入する栄養剤は、代謝性疾患やアレルギー疾患など特殊な病態がなければ、搾乳した母乳や育児用ミルクで対応できる。しかしながら離乳期以降 は、母乳や育児用ミルクだけでは不足する成分もあるので栄養評価は重要となる。体重や年齢からのエネルギー必要量の算出だけではなく、体重の推移(成長曲 線、理想体重との開き)とともに、全身状態、皮膚・皮下脂肪の状態などを総合的に判断する。また上腕周囲長の測定、ビタミン、ミネラルなどの測定、アルブ ミン、トランスフェリン、プレアルブミンなどの測定も栄養状態の評価の参考になる。
表3 日本人の食事摂取基準(0~49歳)
|
性 |
年齢 |
身長 |
体重 |
推定エネルギー |
たん |
脂肪 |
カル |
鉄8) |
ビタ |
ビタ |
ビタ |
ナイ |
ビタ |
ビタ |
|
|
身体活動レベル |
|||||||||||||||
|
普通 |
高い |
||||||||||||||
|
男 |
0~ |
62.2 |
6.6 |
6001) |
- |
104) |
50 |
2004) |
0.44) |
2507) |
0.17) |
0.37) |
27) |
407) |
2.5(5)12) |
|
6~ |
71.7 |
8.8 |
700 |
- |
154) |
40 |
2504) |
4.5 |
3507 |
0.37) |
0.47) |
37) |
407) |
4(5)12) |
|
|
1~2 |
85.0 |
11.9 |
1,050 |
- |
15 |
20~30 |
450 |
4.0 |
200 |
0.4 |
0.5 |
5 |
35 |
3 |
|
|
3~5 |
103.5 |
16.7 |
1,400 |
- |
20 |
20~30 |
600 |
3.5 |
200 |
0.6 |
0.7 |
7 |
40 |
3 |
|
|
6~7 |
119.6 |
23.0 |
1,650 |
- |
30 |
20~30 |
600 |
5.0 |
300 |
0.7 |
0.8 |
8 |
50 |
3 |
|
|
8~9 |
130.7 |
28.0 |
1,950 |
2,200 |
30 |
20~30 |
700 |
6.5 |
350 |
0.9 |
1.0 |
9 |
55 |
4 |
|
|
10~11 |
141.2 |
35.5 |
2,300 |
2,550 |
40 |
20~30 |
950 |
7.5 |
400 |
1.0 |
1.2 |
11 |
70 |
4 |
|
|
12~14 |
160.0 |
50.0 |
2,650 |
2,950 |
50 |
20~30 |
1,000 |
8.5 |
500 |
1.2 |
1.3 |
13 |
85 |
4 |
|
|
15~17 |
170.0 |
58.3 |
2,750 |
3,150 |
50 |
20~30 |
1,100 |
9.0 |
500 |
1.2 |
1.4 |
13 |
85 |
5 |
|
|
18~29 |
171.0 |
63.5 |
2,650 |
3,050 |
50 |
20~30 |
900 |
6.5 |
550 |
1.2 |
1.3 |
13 |
85 |
5 |
|
|
30~49 |
170.0 |
68.0 |
2,650 |
3,050 |
50 |
20~25 |
650 |
6.5 |
550 |
1.2 |
1.3 |
13 |
85 |
5 |
|
|
女 |
0~ |
61.0 |
6.1 |
5501) |
- |
104) |
50 |
2001) |
0.44) |
2507) |
0.17) |
0.37) |
27) |
407) |
2.5(5)12) |
|
6~ |
69.9 |
8.2 |
650 |
- |
154) |
40 |
2501) |
4.5 |
3507) |
0.37) |
0.47) |
37) |
407) |
4(5)12) |
|
|
1~2 |
84.7 |
11.0 |
950 |
- |
span style="font-size: 10pt; font-family: "Times New Roman","serif";" lang="EN-US">15 |
20~30 |
400 |
3.5 |
150 |
0.4 |
0.4 |
4 |
35 |
3 |
|
|
3~5 |
102.5 |
16.0 |
1,250 |
- |
20 |
20~30 |
550 |
3.5 |
200 |
0.6 |
0.6 |
6 |
40 |
3 |
|
|
6~7 |
118.0 |
21.6 |
1,450 |
- |
25 |
20~30 |
650 |
4.5 |
250 |
0.7 |
0.7 |
7 |
50 |
3 |
|
|
8~9 |
130.0 |
27.2 |
1,800 |
2,000 |
30 |
20~30 |
800 |
6.0 |
300 |
0.8 |
0.9 |
9 |
55 |
4 |
|
|
10~11 |
144.0 |
35.7 |
2,150 |
2,400 |
40 |
20~30 |
950 |
6.5 |
350 |
1.0 |
1.1 |
10 |
70 |
4 |
|
|
12~14 |
154.8 |
45.6 |
2,300 |
2,600 |
45 |
20~30 |
850 |
6.5 |
400 |
1.0 |
1.2 |
11 |
85/span> |
4 |
|
|
15~17 |
157.2 |
50.0 |
2,200 |
2,550 |
40 |
20~30 |
850 |
6.0 |
400 |
1.0 |
1.1 |
11 |
85 |
5 |
|
|
18~29 |
157.7 |
50.0 |
2,050 |
2,350 |
40 |
20~30 |
700 |
5.5 |
400 |
0.9 |
1.0 |
10 |
85 |
5 |
|
|
30~49 |
156.8 |
52.7 |
2,000 |
2,300 |
40 |
20~25 |
600 |
5.5 |
450 |
0.9 |
1.0 |
10 |
85 |
50 |
|
|
妊婦 |
+2503) |
+2503) |
+8 |
20~30 |
+0 |
+11.0 |
+50 |
+0.19) |
+0.110) |
+111) |
+10 |
+2.5 |
|||
|
授乳婦 |
+450 |
+450 |
+15 |
20~30 |
+0 |
+2 |
+300 |
+0.1 |
+0.3 |
+2 |
+40 |
+2.5 |
|||
2) 人工乳栄養児
3) 妊娠中期。初期は+50、末期は+500
4) 母乳栄養児目安量
5) 人工乳栄養児目安量
6) 目標量。1歳未満は目安量
7) 目安量
8) 月経ありの女性の場合は、10歳~14歳 9.5、15歳~49歳 9.0
9) 妊娠中期。初期は+0、末期は+0.2
10) 妊娠中期。初期は+0、末期は+0.3
11) 妊娠中期。初期は+0、末期は+2
12) ( )内は日照を受ける機会が少ない乳児の目 安量。
(厚生労働省健康 局総務課生活習慣病対策室栄養指導係:日本人の食事摂取量基準について、2004.11.22)
II.経口摂取に向けて
1)摂食・嚥下 障害(哺乳障害)児への対応の基本食べることによる 栄養摂取は、成長や発達において欠かすことができない。その著しい不足は、身体的な発育や脳の発達にも影響をおよぼす。そして食べることは子どもの生活の 中心であり、親からみると育児の中心であり、栄養の摂取とともにコミュニケーションや社会性を学ぶ場である。さらに摂食・嚥下障害は、誤嚥そして誤嚥性肺 炎につながり、その予防は健康維持に重要となる。また消化管は免疫学的にも重要な役割を果たすことも忘れてはならない。すなわち食べる機能に障害をもった 子どもたちを考えるには、栄養、健康、生活、育児など、幅広い面から対応を考える必要がある。
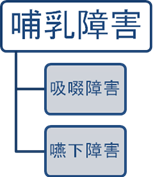



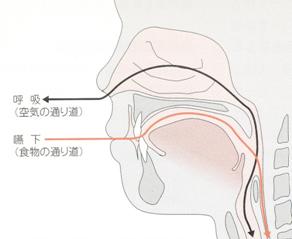
新生児期、乳児早期の摂食・嚥下障害は哺乳障害であり、哺乳障害は大きく吸啜障害と嚥下障 害にわけられる(図 1)。 その対応は、栄養補給と摂食・嚥下機能の発達という2つの面を考慮する。これらの障害を持つ児の多くは基礎疾患を持つ重症児であり、実際には吸啜と嚥下の 両方の問題を持つことが多い。その対応を考えるには、基礎疾患とその病態、全身状態と合併症の、摂食・嚥下機能の発達段階、摂食・嚥下機能障害の病態の評 価を行う(図 2)。 基礎疾患は多様であり、合併症にも呼吸障害や胃食道逆流など、摂食・嚥下障害に結びつく病態もある。全身状態が悪いことは哺乳低下につながり、摂食・嚥下 障害を考える前に全身状態の評価と管理が重要である。すなわち摂食・嚥下機能だけをみたのでは、十分な対応はできず、子ども全体を評価することも大切であ り、その上で摂食・嚥下障害への対応が考えられる。(図 3)
2)経口摂取に向けての目標
す でに必要栄養の経口摂取が可能であれば新生児期、乳児期早期の到達目標は、上手な哺乳、そしてスムーズな離乳への移行である。食事姿勢、食物内容、食物形 態など通常の育児での配慮と変わるものではない。しかしながら、中枢神経障害を持つ児において、乳児期早期には比較的順調に経口哺乳できても、離乳期に問 題が大きくなることもあり、摂食・嚥下機能の発達経過には注意を払う必要がある。
必要な栄養を経口 摂取できないために、経管栄養が行われている場合の目標は、当然のことながら経口摂取が可能になることである。このために摂食・嚥下機能障害に対する配慮 が必要となるが、様々な面を考慮した対応を行わねばならない。
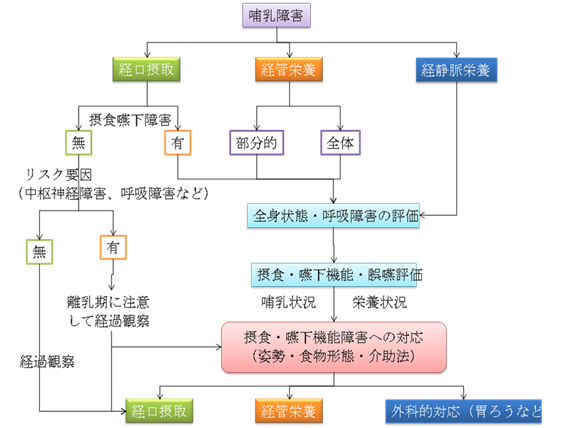
図 3 哺乳障害へ の対応の流れ
重症児では全量の経口摂取は無理な場合や誤嚥などのために健康維持に問題があり、全量の経 口摂取が、当面の目標にならない場合もある。そのような場合は、胃瘻など外科的対応も視野に入れて柔軟に目標を考える。表4にそのポイントを示す。
表4 乳幼児の摂食・嚥下障害への考え方のポイント
1. 重度中枢神経障害を伴っても、乳児期早期は哺乳障害を認めないことも多い。
2. 離乳期に摂食・嚥下障害が起こる可能性を考慮した対応を行う。
3. 新生児期に中枢神経系の障害により哺乳できない児は、脳幹障害もある。
4. 基礎疾患や合併症や全身状態を考慮した上で、摂食・嚥下機能障害に対応する。
5. 経口哺乳が十分にできない場合には経管栄養が必要となり、その適切な管理と将来に向けた計画をたてる。
6. 経管栄養は、母乳や人工乳で対応できるが、年齢とともに経腸栄養剤などを考慮する。
7. 重症児では栄養必要量の算出が難しいので、成長曲線の記録や栄養評価が大切となる。
3)摂食・嚥下リハビリテーションの実施のために 乳幼児期の摂食・ 嚥下障害は、原因、重症度、基礎疾患、病態、全身状態、予後など様々な面から考える必要がある。ここで重要なことは、そのような全体を把握できる摂食・嚥 下機能障害の知識を持った主治医や看護師が、摂食・嚥下障害への対応にかかわることである。それは決して難しいことではなく、乳幼児医療の知識を持つ者に は、比較的容易なことである。一般に摂食・嚥下障害のリハビリテーションは、言語聴覚士などを中心とし、連携をとりながら行うことが重要とされるが、日々 の変化が大きく全身状態や栄養状態の判断を要する新生児,乳幼児に関しては、医師、看護師の役割が大きい。そのために重要なことは、摂食状況(哺乳や食 事)を実際にみることである。医師や看護師は、全身状態や基礎疾患を最も理解して対応できる立場にあり、小児科医や新生児科医や看護師が関与しない摂食・ 嚥下障害の対応は考えられない。
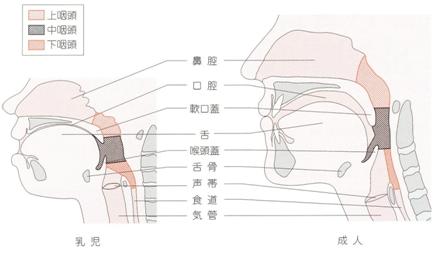
食べるためには全 身状態の安定は言うまでもなく、特に呼吸は大切である。呼吸と嚥下は、咽頭という共通の通路が使われ、誤嚥しないためには協調した動きは重要なこととなる (図 5)。機能的には、探索反射や吸啜反射などの哺乳反射がみられ、 大きく口を開け乳首をくわえた状態で哺乳し嚥下する。哺乳時の口唇、舌、顎、咽頭などの動きは咀嚼とは異なり、舌の蠕動様運動や口唇を閉鎖することなく嚥 下がみられる。
摂食・嚥下障害を 持つ児は、全身状態(栄養、呼吸、感染症など)や運動発達(粗大運動、微細運動など)や知能発達(認知、社会性、言語など)、基礎疾患、合併症を考えた上 で、摂食・嚥下障害の病態を考え、摂食・嚥下機能の発達段階の評価を行う(表5)。そして到達目標を設定し、ど のような対応を行うか検討する。
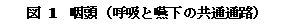
|
表5 摂食・嚥下の機能獲得過程と特徴的な動き |
||
|
|
機能獲得過程 |
特徴的な動き |
|
介 助食べが主 |
経 口摂取準備期 |
哺 乳反射、指しゃぶり、おもちゃなめ |
|
嚥 下機能獲得期 (生 後5,6カ月頃、離乳初期) |
下 唇の内転、舌先の固定(閉口時) 食 塊の咽頭への移送(舌の蠕動様運動) |
|
|
捕 食機能獲得期 (生 後5,6カ月頃、離乳初期) |
顎・ 口唇の随意閉鎖、上唇での取り込み |
|
|
押 しつぶし機能獲得期 (7, 8カ月頃、離乳中期) |
口 角の水平の動き(左右対称的)、舌前方の口蓋への押しつけ |
|
|
す りつぶし機能獲得期 (9~11 カ月頃、離乳後期) |
下 顎の偏位、口角の引き(左右非対称) |
|
|
自 食が主 |
自 食準備期 |
歯 がため遊び、手づかみ遊び |
|
手 づかみ食べ機能獲得期 (12~18 カ月頃、離乳完了期) |
口 唇中央部からの捕食、前歯咬断、頸部回旋の消失 |
|
|
食 具(食器)食べ機能獲得期 (ス プーン、フォーク、箸) |
口 唇中央部からの食具の挿入、口唇での捕食、手の協調 |
|
(向井、2002を一部改変)
実際のリハビリテーションは入院中であるか外来であるか、介助者の社会的状況など生活や育児も考慮する必要がある。
基礎疾患は様々であり(表6)、その知識は不可欠である。そ れは各々の疾患に応じた摂食・嚥下障害への対応が必要であり、予後や合併症が治療計画に関与するからである。
|
表6 新生児期にみられる哺乳障害の原因 |
|
1. 早期産児 2. 形態異常 唇裂・口蓋裂(Pierre Robin連合、CHARGE複合),巨舌(Down症候群),無・小舌症,小顎症,後鼻腔閉鎖,食道閉鎖,気管食道瘻、口 腔・咽頭内腫瘍 食道狭窄,圧迫:血管輪,心拡大,縦隔腫瘍 3. 神経・筋疾患 中枢神経障害(低酸素性虚血性脳症,頭蓋内出血,脳梗塞,脳炎,髄膜炎 など) フロッピーインファント(染色体異常症,脳奇形,奇形症候群,精神遅 滞,Prader-Willi症候群,Williams症候群、Werdnig-Hoffmann病,筋緊張性ジストロフィー,先天性筋ジストロフィー症,先天性ミオパ チー,新生児重症筋無力症,代謝性疾患,甲状腺機能低下症など) Cornelia de Lange症候群、Costello症候群、4p-症候群 球 麻痺,仮性球麻痺,先天性脳神経核欠損,Mobius症候群,Arnold-Chiari奇形 4. 咽頭疾患 咽頭輪状筋機能不全 喉頭軟化症 5. その他 呼吸器,心疾患 全身感染症(敗血症) 代謝性疾患(低血糖症,高アンモニア血症,フェニールケトン尿症など) 薬物中毒,薬物離断症候群 医源性(不適切な栄養法)、心理的要因 |
例えばPrader-Willi症候群 は、新生児期に低緊張がみられ哺乳力不足になることが、年齢とともに筋緊張は改善し、機能訓練をすることなしに解決する。同様にPierre-Robin連 合も合併症がなければ、時間とともに改善することが多い。口蓋裂児の場合では鼻咽腔閉鎖ができないために吸啜運動が弱く、乳首が口蓋裂にはまり込み、上手 に乳首を圧迫できないことがある。このような場合には口蓋裂児に哺乳障害を伴い、上顎にはめるプレート(ホッツ床)を装着することもあり、口腔外科や形成 外科との連携が必要となる。すなわち各々の基礎疾患に対する治療と摂食・嚥下障害に対する対応は、同時に計画されていく必要がある。
重 度中枢神経障害を持つ場合には、摂食・嚥下機能障害を伴うことも多い。しかしながら、新生児期においては大脳皮質の障害が強くても、吸啜反射や嚥下反射や 気道反射が保たれ、覚醒状態がよく気道が確保されれば、経口哺乳が可能なことも少なくない。ところが、年齢とともに哺乳反射が減弱あるいは消失してくると 上手に飲めなくなり、この時期に摂食・嚥下障害が出現することもある。また中枢神経によるコントロールが不十分であると誤嚥しやすく、その協調が乱れると 誤嚥そして誤嚥性肺炎につながる。誤嚥や誤嚥性肺炎を繰り返すことは、全身状態や摂食・嚥下機能、呼吸機能の低下という悪循環につながり、さらに摂食・嚥 下障害を悪化させることになる。呼吸障害は程度の相違はあるものの摂食・嚥下機能に影響するので、呼吸障害への対応が大切である。一方、脳幹機能が障害さ れると、哺乳・嚥下にかかわる反射の消失や減弱がおこり、早期から哺乳障害がおこる。
経 口哺乳が十分にできない場合には、確実な栄養摂取を行うために経管栄養が必要となる。経管栄養は、児の体を維持していくための水分や栄養必要量の入らない 場合や誤嚥により肺炎を繰り返す場合に適応となる。中・長期的に経管栄養を行う場合には、経管栄養の問題点を理解しておく必要がある。特に鼻腔、咽頭にカ テーテルが留置されることにより、その刺激により分泌物が増えるなど摂食・嚥下機能の悪化につながることもある(表7)。
|
表7 経管栄養法の利点と問題点 |
|
問 題点 ① 食欲と関係ない注 入、食欲や意欲と関係ない食事 ② 摂食・嚥下行動を 必要としない挿入時のための摂食・嚥下機能の低下 ③ カテーテル挿入時 の鼻咽頭腔内の損傷 ④ 鼻腔内の狭小化に よる呼吸路の狭窄 ⑤ 鼻咽腔刺激による 分泌物の増加、細菌の繁殖 ⑥ 周囲からの口唇・ 口腔への感覚刺激の減少 ⑦ 唾液の減少 ⑧ 食道・胃への刺激 による胃食道逆流の増加 ⑨ 寝かせることが多 くなるための生活空間の狭まり ⑩ 味覚・触覚などの 感覚刺激の減少 ⑪ カテーテルによる 喉頭蓋の損傷 |
|
利 点 ① 誤嚥の危険が低い ② 確実な必要栄養摂 取 ③ 食事介助に要する 時間の短縮 |
見 落としやすい注意点は、経管栄養により食欲と関係なくミルクの注入が行われることである。時には経管からの栄養の入りすぎにより、空腹が得られないため に、哺乳が進まず、飲まないからミルクの注入を減らすことができないということがある。このようなことは、年齢や体重で計算されたミルク量が、必ずしも多 いと思われない時でもおこりえる。これを避けるには、その児の哺乳および嚥下機能の評価を行い、その能力が高いにもかかわらず飲めない時は、ミルクの注入 量について再検討する必要がある。また基礎疾患を持つ場合にも、基礎疾患により嚥下機能が悪いから飲めないとされてしまうことや、体重を標準に近づけたい ために栄養摂取を少しでも多くと考えるときになどに、医原性の経管栄養状態がおこりやすい。
小顎や筋緊張の低下で吸啜力は不十分であるが、嚥下障害を認めないよう な病態では、早期からスプーンなどで与えることも考えられる。しかしながら吸啜と嚥下は一連の動作なので、その経口摂取は慎重に試みる必要がある。
新 生児期に哺乳・嚥下障害がみられる場合は、摂食・嚥下機能が改善しないことや悪化することもあり、症例によっては胃ろうなどの外科的方法も考慮に入れた計 画が必要となる。この場合に重要なことは、摂食・嚥下機能の予後の判断であり、そのためには、摂食・嚥下機能と障害の原因と病態の正しい評価をすることで ある。
4)哺乳障害の評価

臨床評価:哺乳障害が吸啜障害か嚥下障害によるものか、あるいは両方によるものかを評価する(図 6)。吸啜は、乳首や検者の指を患児の口に入れた時の吸啜の強さ やリズムで判断できる。吸啜が弱い状態の代表はフロッピーインファントであり、リズミカルな吸啜ができない代表は中枢神経障害(脳性麻痺など)である。ま た、non-nutritive suckingはしっかりしているが、嚥下につながらない児もみ られる。吸啜圧や超音波で吸啜状況を観察できるが、臨床的には診察による評価で十分である。
嚥 下障害は誤嚥の有無で分けられる。誤嚥の症状として哺乳中のむせ、咳,喘鳴、無呼吸,呼吸困難,徐脈,気管支炎・肺炎などの症状がある。また咳やむせなど の症状のみられない不顕性誤嚥の存在にも、注意がいる。
|
表8 摂食・嚥下障害のための診察 |
|
² 体重、身長、皮下 脂肪、生活リズム、睡眠リズム、食欲、便通 ² 口腔、鼻腔、咽頭 の形態 ² 哺乳(反射)、嚥 下(反射) Ø 口唇、口角、舌の 動き、顎の動き Ø 哺乳・摂食姿勢の 評価 Ø 哺乳時間、哺乳 量、哺乳力、鼻への逆流 ² 栄養状態はどうか ² 全身状態はどうか ² 呼吸状態(喘 鳴)、酸素飽和度 ² 胃食道逆流現象 (必要に応じて) |
この不顕性誤嚥は重症心身障害児で高率にみられるが、乳児期の頻度は明らかではない。胃食 道逆流現象は、乳児期には生理的も見られる症候であり、この時期の胃食道逆流現象に対する胃エックス線透視や食道pHモニターの評価も、確立していな い。このため胃食道逆流症の診断や治療は、慎重に行うべきである。
摂食機能の診察では口唇・ 口腔の過敏症状,鼻呼吸,原始反射(探索反射,口唇反射,吸啜反射,咬反射),口腔形態(口蓋,歯,顎),流涎,嘔吐反射,嚥下反射,開口反応など摂食機 能に関連する所見をとる(表8)。
また哺乳時の口唇の閉鎖,口 角・舌・顎の動き,嚥下など諸器官の動きを評価する。これらの臨床所見から摂食・嚥下障害への対応計画の作成の可能な場合がほとんどである。
検査による評価:乳児では検査による評価より、臨床評価が基本的には大切である。一部症例において、嚥下 造影(以下VF)、嚥下内視鏡検査(VE)、食道pHモニター、上部消化管造影、MRIなどの適応を考慮して行う。VFやVEのいずれも検査も、成人で行わ れていることをそのまま応用することは危険であり、被検者の協力の得られない小児においては、特に適応を慎重に考慮しなければならない。
嚥下造影(VF): 哺乳運動を見るために造影剤を使用したビデオエックス線検査、すなわち嚥下造影が、哺乳状態や誤嚥の検査として用いられる。成人では誤嚥の検査には、必須 といえるほどの検査項目である。誤嚥の危険性のある場合は,安全性を考慮し非イオン性低浸透圧性ヨード造影剤が用いられる。水溶性造影剤であるガストログ ラフィンは血清の約6倍という高浸透圧のため、稀釈す る必要がある。誤嚥の可能性のない場合は、バリウムをl/3程度に薄めて使用してもよい。VFの問題は、検査時に普段の哺乳 状況を再現できるかということにある。その検査時に上手に飲む場合や、普段と異なる検査場面だから誤嚥をする場合もありえる。また被爆の問題もありVFは、慎重に適応を選んで施行す る必要がある。
嚥下内視鏡検査(VE): 口腔から咽頭,食道にいたる部位の観察には内視鏡(鼻咽頭喉頭ファイバースコピー)が有用である。内視鏡検査は構造異常や喉頭軟化症や披裂部の喉頭内への 落ち込みなど、呼吸状態や咽頭の動きをみることができる。しかしながら成人で行われているような実際の嚥下時あるいは哺乳時に行う嚥下内視鏡検査は、その 危険性と得られるものを考えると、行うべきではない。
5)摂食・嚥下障害への対応の実際

一 般的な授乳法や離乳食など基本的には健康児と特に変わるものではないが、児の摂食機能発達に合わせて計画をたてる必要がある。摂食・嚥下障害を持つ児の母 乳育児は困難なことが多く、哺乳瓶を用いる場合が多い。適切な姿勢あるいは口腔内に正しく乳首が入っているかなどのチェックは、事前に必要になる。乳首は 適度の弾力があり、口腔の大きさに適合するものを選択する。哺乳不良がある時には、乳首の種類や穴のカットにより哺乳に違いを認める場合がある。しかしな がら、このような対応で解決する児は、その障害が軽い場合に限られる。
摂食・嚥下障害の重症度によって行うべき対応は異なるが、ここでは経管栄養が必要な程度の 摂食・嚥下障害を伴う児をイメージして、その基本についてのみ解説する。摂食・嚥下の対応全体を考えると、姿勢、食道具、食物形態の3つがある(図 7)。そして対応法には、食事時間以外に行うことと、哺乳あるい は食事のときに行う対応がある。
摂食障害児の哺乳 において安定した姿勢をとることは重要であり、通常は適度に体を起こし、頸部の後屈や体幹の大きなねじれがないように気をつける。下肢は膝関節で屈曲さ せ、緊張が強くならないようにする。哺乳時間は長めにかかることもあり、授乳する側も安定した楽な姿勢をとれるように工夫する。ポイントは、筋緊張の強い 場合は、緊張の緩む姿勢、筋緊張の低下している場合は、頸部を中心に安定して支えることが大切である。
哺乳反射の出ない児に、練 習を行うことで哺乳を可能にすることは難しい。吸啜が無い、あるいは著しく弱いが嚥下障害の無い場合は、哺乳を断念し早めに固形物(離乳食初期形態)をス プーンで与えることを考慮する。将来的に上手に食べるには、嚥下機能ばかりでなく口唇機能が重要であり、口唇での取り込みを意識した介助や、口唇や顎を直 接介助する場合もある。食道具として代表的であるスプーンを用いるときは、適切な大きさと深すぎないスプーンを選び、介助する時の角度や深く口腔内に入れ すぎないことなどの、使用法にも注意する。スプーンなどで固形食を食べさせる時には口唇での捕食、口唇閉鎖、嚥下の獲得をはかる。大きく口を開けずに、口 唇での取り込みを行わせることが大切である。
臨 床的には嚥下障害のある場合が、最も問題になる。摂食障害児にはしばしば無理な経口摂取が、なされることもある。無理な経口摂取は、誤嚥を増やし、誤嚥性 肺炎から呼吸状態、全身状態の悪化につながる。このような場合、栄養補給を経管栄養から行い、経口摂取は味に慣れることや、上手に食べるための練習として 行う。経管栄養時のリハビリテーションは経管栄養チューブを挿入したまま、注入前に行うのが一般的である。摂食機能の獲得能力は遅れるほど低下するので、 機能障害の軽いものでは18か月までに経口摂取を目標とす る。
過敏に対する触覚刺激法(脱感作):痙 性四肢麻痺のような中枢神経障害では、感覚刺激に対して易刺激性が認められ、特に顔や口の周囲はみられやすい場所である。経管栄養を行っている児では、鼻 あるいは口から栄養チューブが入っていることから、口唇周囲あるいは口腔内の触覚刺激に対する経験が少なくなる。そして口腔領域の触覚刺激により過剰に反 応する過敏がみられる場合や、反対に反応が鈍く随意的な動きの少ないことが多い。過敏が存在するときにはまず過敏状態を取り除くことをする。
それは経口摂取の準備として、過剰にならない程度の触覚刺激を、介助者の手指により与え、刺激に少しずつ馴らしていく。過敏の除去は児の体、顔、口周囲、そ して口腔内の順に行うのが原則である。顔や口腔領域に過敏がある時は、正中から周囲に向かい触覚刺激を与える。この時の刺激は手のひらを児の皮膚にしっか り当て、一定の強さの刺激を与える。食事時間以外を選び1日数回行う。日常生活でも顔や口腔の感覚体験を増やすことは大切であり、体全体の刺激の一部とし て行ってもよい。触覚刺激を行うことは刺激に慣れるという効果と介助者と子どものスキンシップにもつながることであり、授乳あるいは哺乳困難な母子にとっ ての安心感が得られる。また乳児は指しゃぶりやおもちゃをなめたりすることにより経験を積むが、経管栄養を行っている児では、そのような経験も少なくなる ので手と口を使った遊び行動も促す。
歯肉マッサージ(ガムラビング)(図 8):口腔内の過敏が弱い場合には歯肉マッサージが有効である。しかしながら、口腔内の過敏が強 い状態での歯肉マッサージは、逆効果になる。歯肉マッサージは食前または食事時間以外を選び、一日数回行う。刺激は指の腹側で
図8 歯肉マッサージ
歯茎を前歯から奥歯の方向に少し強く こする。各部位10回くらい行う
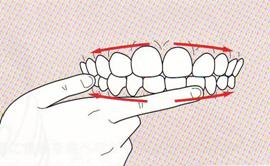
上下左右の歯肉 を順番に、中央から奥に向かいリズミカルに数回こする。歯肉マッサージは口腔内の感覚を高め、唾液の分泌を促し、嚥下運動を誘発する。離乳期の近づいた児 に歯肉マッサージを行うと、咀嚼反応として顎に上下のリズミカルな運動が観察できる。
筋刺激法:筋 刺激法の目的は、口唇、頬、舌の筋群を刺激することにより、吸啜、嚥下、咀嚼パターンを改善することにある。年少児の筋刺激法は受動的刺激法が中心とな る。刺激の原則は口唇から始め、頬、舌の順に行う。筋に対する刺激は、その筋の走行などの解剖学的知識に基づいて行う。また、筋刺激法は摂食機能リハビリ テーションの一部であり、筋刺激のみを行って効果を期待するものではない。
このような摂食・嚥下障害に対する対応は、全身状態やその機能をみながら適切に行うことで あり、そのためには基本を良く理解しておくことである。
III.気管切開への対応(気管切開と経口摂取)
気 管切開をしている子どもたちのなかには、経口摂取可能な場合と誤嚥が多く経口摂取できない場合がある。それぞれ気管切開を施行する原因は、呼吸障害と基礎 疾患がある。気管切開による呼吸障害の改善は、経口摂取への道を開くことにつながる。もう一つの経口摂取の可否は、基礎疾患と合併症と全身状態によるが、 これは重症児にみられる問題と同様な面をもつ。誤 嚥は、気管切開を行うことにより増える。気管切開の摂食・嚥下機能に対する影響は、頸部の運動制限、誤嚥に対する喉頭周囲の感覚の鈍麻、カフ付きのカ ニューレではカフによる食道の圧迫もある。また咽頭から気管へ分泌物や食物の流入があった時に、咳による喀出力が、カニューレ側に抜けてしまうため、喀出 が不十分になる。またカニューレの刺激による分泌物の増加もみられる。
誤嚥の有無は 嚥下造影により確認できるが、簡易的な方法として口腔内に色素をいれ、気管吸引物から色素が吸引されるかを、確認する方法もある。しかしながら、問題はど の程度の誤嚥までが、許容範囲なのかの判断が、大変に難しい。健康に影響が出るようなことがあれば、経口摂取は困難であるが、わずかな誤嚥の場合には、経 口摂取をするために誤嚥を減らす方法を考える必要がある。それは症例毎に、姿勢、食物形態、体調などにおいて誤嚥を減らせるような対応をとることが必要で ある。
- TOPページ
- 代表挨拶
- 活動内容
- オンラインジャーナル
- 埼玉県小児在宅医療支援研究会
- 在宅支援マニュアル
- 栄養管理マニュアル
- 研究報告書
- 関連サイトリンク集
- 研究者一覧
- 事務局
- プライバシー
- 規定など
- 会員募集
- 書籍紹介
- 過去イベント・セミナー

